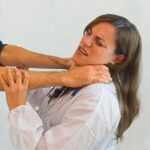
Belästigungen und Angriffe physischer und psychischer Art sind für viele Mitarbeiterinnen und Mitarbeiter im Gesundheitswesen mit erheblichen Sicherheitsrisiken verbunden. Die Bedrohung durch tätliche Angriffe sowie durch verbale Attacken müssen sie oft täglich hinnehmen. Zahlen zeigen, wie brisant und gefährlich sich der Alltag vieler Mitarbeiterinnen und Mitarbeiter im Krankenwesen gestaltet. Ganz generell belegen aktuelle Studien aus dem europäischen und dem deutschsprachigen Raum, dass zwischen 20 und 90 Prozent der Mitarbeitenden innerhalb von 12 Monaten physische und verbale Gewalt durch Patientinnen und Patienten erfuhren [1]. Die Reaktionen des betroffenen Personals sind äußerst unterschiedlich: Sie reichen vom Ertragen, Weghören bis hin zum Ergreifen von Schutzmaßnahmen (Notruftaste, Fixierungsmaßnahmen) und Gegengewalt. Die Dauerbelastung durch eine unwillkürliche Erwartungshaltung der nächsten Gefahrensituation und permanenten akuten Situationen erzeugen weiterhin eine zunehmende Hilflosigkeit und Resignation, so dass der Zustand, der Gefahr von Übergriffen im Gesundheitswesen ausgesetzt zu sein, anscheinend die meisten Pflegenden in eine Art paradoxes Reaktionsmuster führt. Es wird Gewalt geduldet, als „normal“ akzeptiert und auch nicht selten gar verschwiegen und damit auch tabuisiert.
Als folgende Ursachen für Patientenübergriffe gegenüber Mitarbeitenden im Gesundheitswesen sind zu nennen:
- Unbefriedigte Bedürfnisse/wachsende Patientenerwartungen (auch der Angehörigen)
- Unzufriedenheit mit Behandlung und Service (wachsende Ich-Bezogenheit)
- Unterbrechung persönlicher Routinen (v.a. bei Älteren)
- Missverständnisse/Sprach- und Kommunikationsprobleme
- Kulturell gefärbte Konflikte
- Organisationsprobleme (z. B. Wartezeiten, unzureichende Erklärungen)
- Unzufriedenheit und Sorgen über die eigene Zukunft
- Psychische Störungen, kognitive Einschränkungen
- Gezielte Aggressionen
- Generationsaspekte, Milieu/Subkultur
Gewaltsame Übergriffe in psychiatrischen Kliniken
In psychiatrischen Kliniken sind gewaltsame Übergriffe durch Patienten die häufigsten Arbeitsunfälle. Nach einer Statistik des Gemeindeunfall-Versicherungsverbands (GUVV) Westfalen-Lippe sind ca. 40 Prozent der Arbeitsunfälle in psychiatrischen Krankenhäusern eine Folge von Übergriffen durch Patientinnen und Patienten, davon waren 5 Prozent Betroffene dadurch arbeitsunfähig, 14 Prozent entwickelten Symptome einer psychischen Belastungsreaktion [1]. Psychische Gewalt hinterlässt zwar auf den ersten Blick keine direkten Schädigungen am Körper des Opfers, jedoch kann sie massive Verletzungen im seelischen Bereich verursachen. Eine sehr häufige Form psychischer Gewalt sind verbale Aggressionen gegen Mitarbeitende im Gesundheitswesen. Sie reichen von Beschimpfungen und Drohungen bis hin zu Verweigerungsverhalten und auch Belästigung, Terror und Mobbing:
- Beschimpfung/Beleidigung (z. B. „Verpiss dich“/„Arschloch“), mangelnde Anerkennung des Personals ( z. B. „Die sind eh alle faul und unmotiviert“)
- Bedrohung (inkl. Todesdrohungen: z. B. „Hau ab oder ich bring dich um“, „Wenn ich dich draußen treffe, bringe ich dich um“)
- Persönliche Drohungen (z. B. „Ich weiß, wo deine Tochter zur Schule geht“)
- Anschreien, permanente Aktivitäten (z. B. ununterbrochenes Flöten)
- Ausspielen des Personals, Verbreiten von Gerüchten
- Persönliche Merkmale und Schwächen (s. o.)
- Infragestellung professioneller Kompetenz (z. B. „Du hast keine Ahnung von Psychiatrie“)
- Verweigerungshaltung gegenüber Mitarbeitenden [2]
Schutz durch professionelles Risikomanagement
Um ihre Mitarbeiterinnen und Mitarbeiter besser vor Übergriffen im Gesundheitswesen zu schützen, beschäftigen sich immer mehr Kliniken mit den Möglichkeiten professionellen Risikomanagements. Das reicht vom Einbau von bruchsicheren Glasscheiben beim Empfang in der Notfallambulanz bis hin zur Installation spezieller Notruftechnik und dem Entwickeln von Deeskalationsstrategien zur Prävention von Gewalt. Laut einer Studie von Ascom ist meist das Telefon in Notaufnahmen von Kliniken der erste Weg zum Hilferuf (81 Prozent). Hier sind allerdings Grenzen gesetzt, denn im Falle akuter Gewalt muss auch die Zeit zum Knopfdrücken da sein. 52 Prozent der Betroffenen rufen um Hilfe. Nicht immer gibt es eine Ausstattung mit spezieller Notruftechnik. In der Studie gaben die Befragten außerdem an, dass sie sich mehr männliches Personal wünschten, einen externen Sicherheitsdienst und bessere Schulung bzw. Deeskalationstrainings. An erster Stelle der Wunschliste steht ein mobiles Gerät mit Notknopf, da feste Notrufeinrichtungen oft im Notfall nicht erreicht werden können [3]. Gewalt kann je nach persönlicher Perspektive sehr unterschiedlich wahrgenommen werden, dementsprechend unterschiedlich sind der Umgang und die Bewältigung durch das Gesundheitspersonal. Folgende übliche Reaktionsmuster lassen sich nach Übergriffen im Gesundheitswesen feststellen:
- Ignorieren (z. B. „linkes Ohr rein, rechtes Ohr raus“)
- Rationalisieren (z. B. „Verbale Aggression macht mir nichts aus, wenn es sich um einen Psychotiker handelt“)
- Hilflosigkeit
- Enttäuschung
Langjährige und erfahrene Beschäftigte haben sich meist ein „dickes Fell“ zugelegt, um nicht auf jede verbale Aggression reagieren zu müssen und um diese an sich abprallen lassen zu können [4].
Kommunikativ deeskalieren
Professionelle Kommunikation kann eskalierende zwischenmenschliche Begegnungen umgestalten in ein wertschätzendes und von Vertrauen geprägtes Miteinander. Sehr wichtig ist es, die Gefahr eines Kreislaufs aus Gewalt zu stoppen, wo Opfer zu Tätern werden und umgekehrt. Folgende häufig vorkommende destruktive Kommunikationsmuster müssen erkannt und in respektvolle Formulierungen umgewandelt werden:
Abwertung des Kommunikationspartners in Ausdrücke von Bedürfnissen umwandeln:
- „Sie sind unverschämt!“ besser: „Ich lege Wert auf Geben und Nehmen.“
- „Sie denken immer nur an sich!“ besser: „Mir sind Rücksichtnahme und Kooperation wichtig.“
Kritik/Urteilen/Beschuldigen in rücksichtvollere Formulierungen umwandeln:
- „So ist das falsch, das macht man so!“ Besser: „Ich habe gute Erfahrungen mit einer anderen Vorgehensweise gemacht und würde Ihnen diese gerne zeigen.“
- „Immer wollen Sie Ihren Kopf durchsetzen!“ Besser: „Ich verstehe, dass Sie das gerne so machen wollen, doch ich bin leider gezwungen, es anders zu organisieren und fühle mich jetzt gestresst und ärgerlich.“
Analyse in Kooperationsangebot umwandeln
- „Wenn Sie das beachtet hätten, wäre es nicht schiefgegangen! Besser: „Ich schlage vor, dass ich Ihnen das Vorgehen das nächste Mal zeige, vielleicht klappt es dann besser?“
Interpretationen in Darstellung eigener Sichtweise (Ich-Botschaften) umwandeln
- „Sie machen das, weil Sie mal wieder nicht auf mich gehört haben!“ Besser: „Ich fühle mich etwas hilflos, weil Sie etwas gemacht haben, das mir jetzt Probleme bereitet.“
Strafandrohungen/Warnen/Mahnen in Darstellung eigener Sichtweise und in Bitten (Ich-Botschaften) umwandeln
- „Wenn Sie nicht sofort aufhören dauernd zu klingeln, dann komme ich das nächste Mal nicht mehr!“ Besser: „Bitte denken Sie doch daran, dass ich mich durch Ihr Verhalten sehr eingeschränkt und unter Druck gesetzt fühle, denn ich muss mich auch noch um andere Patienten kümmern.“
Befehle/Anordnen in Bitten umwandeln
- „Sie machen heute noch Ihre Übungen, sonst wird was passieren!“ Besser: „Es wäre heute wichtig, dass Sie noch Ihre Übungen machen, können Sie das einrichten?“
Moralisieren/Predigen/Beschwören in Darstellung eigener Sichtweise (Ich-Botschaften) umwandeln
- „Mein Gott! Können Sie sich nicht einmal richtig benehmen?“ Besser: „Es ärgert mich, dass ich durch Ihr Handeln jetzt Schwierigkeiten bekomme.“
Beraten/Vorschlagen umwandeln in die Suche, gemeinsam Lösungen zu finden
- „Machen Sie doch diese Therapie, die wird Ihnen bestimmt helfen.“ Besser: „Folgende Möglichkeiten für Ihre Krankheit kann ich Ihnen anbieten. Wenn Sie möchten, können wir über die Vor- und Nachteile sprechen, damit Sie sich entscheiden können.“
Kommunikation mit Personen in emotionalen Ausnahmesituationen
Eine besondere Herausforderung sind Patientinnen und Patienten auf psychiatrischen Stationen und in Notfallambulanzen, denn häufig befinden sich diese Patientinnen und Patienten in einer emotionalen Ausnahmesituation.
Folgende Aspekte sollten bei der Gestaltung dieser Kommunikation eine Rolle spielen.
- Das Gespräch mit der Patientin oder dem Patienten suchen, um auf ihre oder seine Wünsche, Bitten, Gefühle und Bedürfnisse einzugehen: „Was ist Ihnen wichtig?“, „Was brauchen Sie?“ Patientinnen und Patienten sollten dabei mit vollem Namen angeredet werden, alles in Ruhe erklärt und genau gezeigt werden. Die Haltung sollte dabei eine fragende sein.
- Bei abwertenden Urteilen und Kritik die „Gegenteilmethode“ anwenden (hinter jedem Patientenurteil steckt ein Bedürfnis, siehe auch Beispiele oben): „Sie kümmern sich gar nicht um mich!“ Das Gegenteil von Nichtkümmern ist Zuwendung: „Ihnen ist mehr Zuwendung wichtig. Was genau wünschen Sie sich?“
- Erkennen der jeweiligen Gefühlslage durch Fragen nach „reinen“ Gefühlsäußerungen: „Wie fühlen Sie sich, wenn Sie denken, dass Sie alt und schwach sind?“, „Was liegt Ihnen bei der Behandlung Ihrer Krankheit am Herzen?“, „Worauf legen Sie beim Essen Wert?“
- Beim Widerstand gegen „empathisches Zuhören“ („Ach, lassen Sie mich doch mit dem Psychomist in Ruhe“), trotzdem weiter empathisch darauf eingehen oder „Selbstausdruck“: „Wenn ich das höre, fühle ich mich traurig, denn ich möchte gerne verstehen, was Sie möchten.“
- Abgrenzen aufgrund mangelnder Zeitressourcen und Patienten mit unzähligen Bedürfnissen in drei Schritten.
Forderung des Patienten: „Ich möchte bitte dringend, dass Sie sich mehr um mich kümmern.“
Übergriffe im Gesundheitswesen durch gezielte Kommunikation vermeiden
- Empathie für den Patienten: „Sie möchten also, dass ich mehr Zeit mit Ihnen verbringe, weil Sie sich gern unterhalten?“
- Selbstausdruck (eigene Gefühle und Bedürfnisse): „Einerseits ist es mir sehr wichtig, Sie zu unterstützen, denn ich rede sehr gerne mit Ihnen, andererseits lässt es mein Arbeitsplan leider nicht zu“
- Kooperationsbitte: „Wenn Sie sich gerne mehr unterhalten möchten, schaue ich, ob unsere neue Praktikantin Zeit und Lust hat, sich regelmäßig mit Ihnen zusammenzusetzen.“
Im Kontakt zu Patientinnen und Patienten ist es vor allem wichtig, mittels der oben beschriebenen Kommunikationstechniken eine innere Verbindung zum Gegenüber aufzunehmen und ihn mit seinen Gefühlen, Bedürfnissen, Wünschen und Ängsten ernst zu nehmen. Das setzt auf Seiten des medizinischen Personals eine gründliche und bewusste Auseinandersetzung mit den individuellen, sozialen, aber auch kulturellen Eigenschaften der Patientinnen und Patienten voraus.
Literaturhinweise zu Übergriffen im Gesundheitswesen:
[1] Invernizzi, F.: „Gewalt und Aggression gegenüber Mitarbeiterinnen und Mitarbeitern im Gesundheitswesen“. In N. Herbig, S. Poppelreuter (Hrsg.) Qualitätsmanagement im Gesundheitswesen, 44. Ergänzungslieferung Oktober 2017, Kapitel 10713, TÜV Media Köln.
[2] Richter, D.: Patientenübergriffe. Psychische Folgen für Mitarbeiter, 2007.
[3] Gewalt an Mitarbeitern in der Notaufnahme, openConsulting GmbH im Auftrag von ascom, 2014.
[4] Richter, D.: Verbale Aggressionen gegen Mitarbeitende im Gesundheitswesen, Ergebnisse einer qualitativen Studie, Das Gesundheitswesen, 2014.